Diseño de estudios en asma
ocupacional
Cristina
Fernández Pérez
Unidad de
Apoyo a la Investigación. Hospital Clínico San Carlos, Madrid.
La investigación es un proceso sistemático, organizado y objetivo, destinado a responder una
pregunta.
La palabra sistemático
significa que se aplica el método científico, en el que, a partir de las
observaciones o de los conocimientos existentes sobre un tema, se formula una
hipótesis u objetivo de trabajo, se recogen datos según un diseño
preestablecido y, una vez analizados e interpretados, se obtienen conclusiones
que modificarán o añadirán nuevos conocimientos a los ya existentes, iniciándose
entonces un nuevo ciclo.
Por organizado se
entiende que todos los miembros de un equipo investigador conocen a la perfección
lo que hay que hacer durante todo el estudio, aplican las mismas definiciones y
criterios a todos los participantes y actúan de forma idéntica ante cualquier
duda. Para conseguirlo, es imprescindible escribir un protocolo que especifique
los detalles relacionados con el estudio.
El significado de la palabra objetivo es que las conclusiones que se obtienen no se basan en
impresiones subjetivas, sino en hechos que se han observado, medido y
analizado, y que en su interpretación se evita cualquier prejuicio que los
responsables del estudio pudieran tener1.
Por todo ello, hay un requisito fundamental que siempre
debe preceder la realización de todo trabajo de investigación: pensar y
planificar el estudio2. Todos los aspectos que tengan relación con
el estudio, desde la definición del objetivo hasta la estrategia de análisis,
deben ser meditados y debatidos por todo el equipo investigador, y escribirse
en el protocolo del estudio.
El protocolo es un instrumento básico para abordar la
planificación y la realización de una investigación3, ya que permite
pasar de la concepción de un problema de investigación a su puesta en marcha.
Además de ser un requerimiento básico para solicitar cualquier subvención4,
los protocolos:
Ø
Ayudan al investigador a definir claramente el problema de
investigación, a diseñar un estudio que sea factible de realizar y a organizar
las actividades de forma bien enfocada, lógica y eficiente.
Ø
Proporciona un manual de operaciones de referencia para todo el equipo
investigador, fomentando la
comunicación dentro del equipo y la estandarización de todos los
procedimientos.
Ø
Facilita la revisión técnica competente y crítica constructiva previa
al inicio del estudio.
El esquema general de un protocolo
está íntimamente ligado a las fases del proyecto de investigación5:
1. Introducción: En ella
se indica la finalidad del estudio (problema que se intenta resolver y
preguntas que se formulan), los antecedentes del tema (breve revisión
bibliográfica) y las razones por las que la investigación propuesta es importante.
2. Objetivos específicos
del estudio.
3. Aplicabilidad y
utilidad de los resultados.
4. Diseño y métodos: que
incluye el tipo de diseño que se utilizará, la población de estudio
(descripción de la muestra, criterios de inclusión y exclusión , método de
muestreo, cálculo del tamaño muestral), método de recogida de datos, variables
(definición y medición de las mismas), descripción y definición de la
intervención y del seguimiento de los pacientes (si lo hay), entrada y gestión
informática de los datos y estrategia de análisis.
5. Calendario previsto
para el estudio.
6. Limitaciones y
posibles sesgos del estudio.
7. Problemas éticos:
método que se utilizará para obtener el consentimiento informado, riesgos
físicos, sociales o legales a los que pueden verse sometidos los pacientes,
métodos utilizados para minimizar los riesgos principales, beneficios
potenciales que pueden obtener los participantes en el estudio.
8. Plan de ejecución.
Estudio piloto.
9. Organización del
estudio: personal que interviene y su responsabilidad. Instalaciones,
instrumentación y técnicas necesarias.
10. Presupuesto.
11. Bibliografía.
Hacer investigación
puede llegar a ser fascinante, pero siempre debe de ser sistemático, planificar
un estudio es una tarea compleja que debe tener en cuenta una multitud de
aspectos. La forma más sencilla de abordarla es escribir el protocolo siguiendo
un esquema estándar. Ello obliga a reflexionar sobre los puntos claves a tratar
y facilita que se consideren y se discutan muchos matices que
fácilmente podrían olvidarse si no se sigue una sistemática predefinida. El
esfuerzo y tiempo invertidos por todo el equipo en la elaboración del protocolo
revierten ampliamente en la calidad el estudio, ya que, por una parte, obligan
a contrastar la factibilidad de las ideas y planteamientos iniciales con la
realidad y, en segundo lugar, facilitan que la fase operativa se realice según
el diseño establecido. De este modo, se garantiza que los resultados obtenidos
responderán al objetivo que motivó la puesta en marcha del estudio.
La elección
del tipo de estudio se basa en dos criterios:
1.- Si el factor de estudio es artificialmente
manipulado por el investigador.
2.- Los individuos son distribuidos, en las
categorías del factor de estudio, de forma aleatoria.
Según se cumplan estos dos criterios
los estudios se clasifican en:
·
Experimentales:
se cumplen los dos criterios.
·
“Cuasi”
experimentales. Hay manipulación pero no se distribuyen de forma aleatoria.
·
Observacionales.
No se cumple ningún criterio.
La
forma más satisfactoria de determinar si la exposición a un factor potencial
produce un riesgo aumentado de enfermedad sería el llevar a cabo un
experimento. Lamentablemente, los efectos de la mayoría de factores de riesgo
no se pueden estudiar de esta manera. Algunas preguntas que pueden preocupar
¿Está aumentando el riesgo de enfermedad respiratoria en las personas activas,
relacionado con el trabajo?, ¿Disminuye el riesgo de asma en determinadas
ocupaciones, al utilizar mascarillas cuando se realizan manipulaciones de
sustancias de riesgo?. Para preguntas como esta no es posible llevar a cabo un
experimento. Las personas llegan a estar o no expuestas a factores de riesgo
por razones que no tienen nada que ver con el valor científico de la
información que pueda proporcionar su exposición (Tabla 1).
Los estudios clínicos en los que el investigador recoge
datos mediante simple observación de los hechos a medida que suceden, sin tener
parte activa en lo que sucede, son los estudios observacionales.
Tabla 1. Tipos de estudios
en relación con la pregunta planteada.
|
Característica común |
Para buscar el efecto de |
Ejemplo |
|
Edad |
Edad |
Expectativa de
vida para personas de 70 años (independientemente de cuando nacieron |
|
Fecha de nacimiento |
Tiempo calendario |
Tasas de enfermedades respiratorias para
personas nacidas en 1910. |
|
Exposición |
Factor de riesgo |
Asma en trabajadores de la industria del
detergente |
|
Enfermedad |
Pronóstico |
Proporción de supervivencia en pacientes
con asma. |
|
Efectividad de una Intervención preventiva |
Prevención |
Reducción en la incidencia de neumonía
despúes de vacunación neumocócica |
|
Efectividad de una Intervención terapéutica |
Tratamiento |
Mejoría de la supervivencia para pacientes
con enfermedad de Hodgkin a quienes se le administro radioterapia. |
2.-Clasificación de los tipos de estudios 6-11.
A. DESCRIPTIVOS.
1.
Estudios de
poblaciones: ecológicos
2.
Estudios
individuales:
a.
descripción de
casos
b.
descripción de
serie de casos
c.
estudios
transversales o de prevalencia
B. ANALíTICOS.
·
Observacionales:
3. Estudios de cohortes (prospectivos, retrospectivos)
4. Estudios de casos y controles
·
Experimentales
o de intervención:
5. Ensayos clínicos
6. Ensayos en la comunidad
Descripción de casos o de series
de casos
“ Un caso” (de 1 a 10 casos de
enfermedad)
n
Fuente de
ideas (hipótesis) sobre la frecuencia, riesgo, pronóstico y tratamiento.
Estudio detallado de mecanismos fisiopatológicos.
n
Grupo de
pacientes muy seleccionado y pequeño
·
Error
sistemático: sesgos de selección.
·
Error
aleatorio: falta de precisión con intervalos de confianza muy amplios.
·
Es útil para
generar una llamada de atención sobre una enfermedad
“Serie de casos”
n
No tienen
grupo control. ¿Cómo se pueden hacer comparaciones?.
n
No tienen
dimensión temporal
n
Es posible
hacer inferencias estadísticas
n
útil para
describir el cuadro clínico de la enfermedad
Estudios experimentales
Estudios en que el factor de estudio es manipulado
por el investigador y los sujetos son distribuidos, en los grupos de estudio,
de forma aleatoria.
Utilidad
·
Eficacia de
nuevos tratamientos y vacunas.
·
Impacto de
practicas médicas.
·
Programas de
comportamiento (evaluación de la disminución de la morbimortalidad en la
comunidad)
Ventajas:
·
Permite aislar
el efecto de un factor
·
Controla todos
los efectos que distorsionan de los factores de confusión, incluso los que no
se han tenido en cuenta.
Inconvenientes
·
Excesivo
control que origine una no representatividad de la población objetivo. Tienen
problemas de validez externa.
·
Dificultad de
diseño.
·
Problemas
éticos.
Estudios “cuasi” experimentales
Estudios en que el factor de estudio es manipulado
por el investigador y los sujetos no son distribuidos de forma aleatoria.
Utilidad
·
Evaluar la
efectividad de una intervención
·
Evaluar los
objetivos de política sanitaria
·
Modificar o
regular el ambiente físico o sociopolítico para inducir cambios en el ámbito
individual.
Ventajas
·
Menor numero
de obstáculos en el diseño
·
Mas factibles
y menos costosos
Inconvenientes
·
Menor control
sobre factores de confusión.
·
Al no
distribuir los sujetos de estudio de forma aleatoria introduce sesgos en los
resultados que no pueden ser corregidos en el análisis.
Estudios observacionales
Estudios en los que el investigador no manipula,
controla e interviene el factor de estudio.
1.- Descriptivos
·
Estimar la
frecuencia de enfermedad
·
Tendencias en
población
·
Generar
hipótesis etiológicas específicas.
2.- Analíticos
·
Testar
hipótesis específicas a priori.
No son dos categorías mutuamente excluyentes. Una
investigación planificada como estudio
descriptivo acaba siendo un estudio analítico.
Ventajas
·
Mas factible
de llevar a cabo
·
Pueden ser mas
representativos
Inconvenientes
·
Menor control
sobre factores de confusión
·
Introduce
sesgos de selección, de mala clasificación y de confusión
·
Difíciles de
reproducir
·
Son costosos y
caros
Subtipos
Transversales
Casos-controles
De cohortes
Estudios observacionales. Opciones
de diseño
1. Selección de sujetos
·
Restricción
Limitar la
eligibilidad de los sujetos excluyéndolos de acuerdo a la categorización de una
o más variables.
·
Muestreo
aleatorio
2. Métodos de observación
·
Tipo de
población
cohorte
fija
población
dinámica
·
Seguimiento
cross-sectional
(punto en el tiempo)
longitudinal
(dos puntos en el tiempo)
·
Definición del
estado de salud
Incidencia:
Casos nuevos del evento estudiado (estudios experimentales y de cohortes)
Prevalencia:
Casos del evento estudiado presentes en un momento dado en la población
estudiada (estudios transversales)
·
Direccionalidad:
relación temporal entre nuestra observación del nivel del factor de estudio y
nuestra observación del estado de enfermedad.
hacia
delante (estudio de cohortes)
hacia
atrás (estudio caso-control)
no
direccional (estudio transversal)
·
Timing:
relación cronológica entre el momento de estudio y la ocurrencia del primer
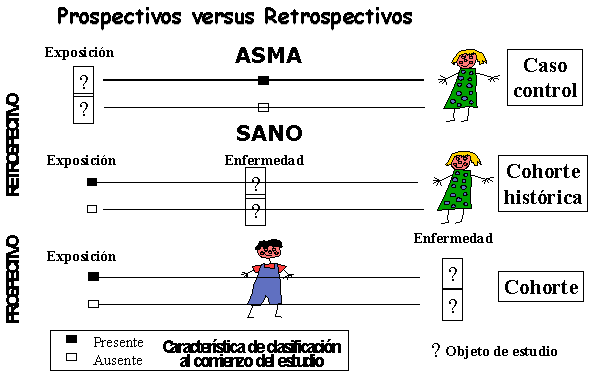
fenómeno estudiado (Figura 1).
Prospectivo:
protocolo establecido.
Retrospectivo:
Historias clínicas.
Ambispectivo:
ambas direcciones.
·
Unidad de
observación y análisis
individual
grupo
Los estudios de cohortes implican un seguimiento de
grupos de individuos a lo largo del tiempo. Son los estudios observacionales
más aceptados por la comunidad científica, debido a que incluyen la población
susceptible de estudio. La observación de los miembros de una cohorte,
independientemente de lo que tengan en común, debe cumplir dos criterios si se
busca proporcionar una información sólida:
1. Las cohortes deben
observarse por un periodo de tiempo significativo en la historia natural del
evento estudiado.
2. Todos los miembros
de una cohorte deben ser observados durante el período completo de seguimiento.
Cuantas más personas abandonen la cohorte y cuanto más estén sus razones
relacionadas con el resultado para abandonar, la información proporcionada por
una cohorte incompleta será una distorsión de la situación real de la población
a la que queremos inferir.
La cohorte de no expuestos o grupo de comparación
informa a priori de la probabilidad de
enfermar o del evento de estudio en ausencia de el factor de estudio
(exposición). Si después las dos cohortes enferman (evento de estudio) de
diferente forma, la explicación posible para ello es la propia exposición.
Según el tipo del grupo de comparación se define:
· Grupo de
comparación o control interno.
· Grupo de
comparación o control externo.
El estudio de cohortes está cercano al diseño de un
experimento sin manipulación por parte del investigador del factor de estudio.
Cuando utilizar un
diseño de cohortes:
1
Para describir con exactitud la
incidencia y la historia natural de una enfermedad.
2
Pueden constituir el único medio para
establecer la secuencia temporal de las variables predictoras y de desenlace.
3
Representan el único modo de estudiar
algunas enfermedades rápidamente mortales. (Evitará el sesgo de supervivencia:
recogida de información de solamente los supervivientes).
4
Permiten al investigador examinar
numerosas variables de desenlace.
5
A medida que el seguimiento dentro de
una cohorte continúa y se acumulan más desenlaces, el estudio de cohortes gana
poder para estudiar un número creciente de desenlaces.
Elección entre los
distintos diseños de cohortes
Si la
pregunta que se investiga puede contestarse con datos ya existentes: Diseño de
cohortes retrospectivo
Es, con mucho el planteamiento más
económico y rápido.
Los investigadores, deben buscar estudios y fuentes de datos sobre
cohortes ya existentes o muestras biológicas almacenadas procedentes de sujetos
que pudieran ser adecuadas para contestar a la pregunta del estudio
Si la
pregunta está relacionada con desenlaces que ocurren con mucha frecuencia: Diseño de cohortes prospectivo
Puede ser relativamente barato, muchas
ventajas.
Este diseño en desenlaces menos
habituales es caro, exige muchos años de
seguimiento.
|
|
Figura 1. Tipos de estudios observacionales. |
TIPOS DE MEDIDAS EPIDEMIOLóGICAS
En Epidemiología se utilizan tres tipos de índices
matemáticos
1.- Razón (“ratio”):
Fracción en la cual el numerador
no está incluido en el denominador.
.
Dimensional
. Adimensional: división por una
proporción o tasa por otra proporción o tasa: odds o ventaja.
2.- Proporción (risk o probability):
Fracción en la cual el numerador
está incluido en el denominador.
Es
adimensional y con un rango entre 0 y 1.
3.- Tasa (rate):
Forma de proporción que incluye
la especificación de tiempo.
Cambio
de una magnitud por unidad de cambio en otra magnitud.
Tiene dimensiones (inversa del
tiempo o tiempo-1) y un rango de 0 a infinito.
Tipo de medidas epidemiológicas:
1.- Medidas
de frecuencia de enfermedad
Describen un evento de
enfermedad o salud en referencia al
tamaño de una población a riesgo.
2.- Medidas de asociación
Evalúa la fuerza de la relación
estadística entre un factor y una enfermedad.
Comparación de medidas de
frecuencias para dos o más categorías de un factor de estudio.
3.- Medidas de impacto potencial:
Contribución
esperada de un factor a la frecuencia de una enfermedad en una población.
1.- Medidas de frecuencia.
PREVALENCIA. Mide el número de personas de una población que tienen el diagnóstico de una enfermedad en un momento o en un periodo de tiempo.
Estimación:
![]()
INCIDENCIA. Las medidas de incidencia permiten
evaluar:
. Cambios en el estado de salud
. útiles para identificar potenciales factores de
riesgo.
. Se estiman en estudios de seguimiento de
poblaciones fijas o dinámicas. Cohorte
En enfermedades crónicas = primera ocurrencia de
enfermedad.
En enfermedades agudas ( en ausencia de inmunidad) =
varias ocurrencias de enfermedad en un individuo.
Dos medidas:
a.- Riesgo:
probabilidad de que un individuo libre de enfermedad desarrolle una
enfermedad dada en un período específico,
condicionada a que no fallezca de alguna otra enfermedad en dicho período. Es
una proporción adimensional. El periodo de referencia se define como el tiempo
que abarca el seguimiento en el cual son detectados los nuevos casos.
Estimación:
![]()
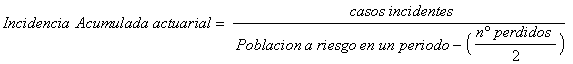 Son medidas de elección para predecir cambio en el estado de
salud:
Son medidas de elección para predecir cambio en el estado de
salud:
n
Pronóstico
n
Evaluar la
efectividad del tratamiento
n
Enfermedad de
corto período de latencia
b.- Tasa: es el potencial instantáneo de
cambio en el estado de enfermedad (ocurrencia de nuevos casos) por unidad de
tiempo, relativo al tamaño de la población (libres de enfermedad en t).
Estimación:
![]()
Son medidas de elección para estudiar hipótesis
etiológicas en enfermedades con periodos de latencia largos.
El denominador sólo es válido sí:
n
El riesgo de
enfermedad o muerte es constante en todo el período.
n
La tasa de
enfermedad o muerte es la misma que para los perdidos.
n
Si no es
enfermedad rápidamente fatal y los individuos son seguidos en menos de una
unidad de tiempo ( tasa alta artificialmente).
2.- Medidas de asociación.
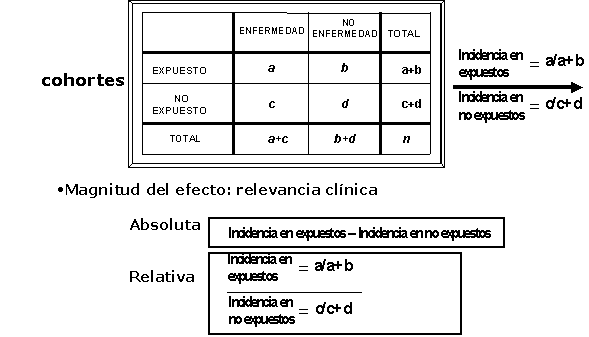
La medidas de asociación pueden ser absolutas
(diferencias) o relativas (cocientes). En los estudios de cohortes el análisis
se realiza a partir de las probabilidades de ocurrencia del evento de cada
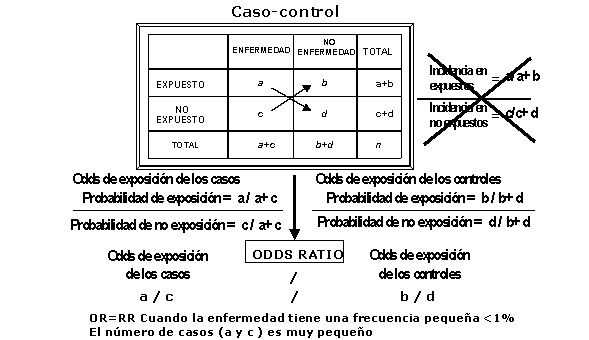
cohorte (Figura 2). En los estudios casos-controles generalmente no se pueden
estimar las incidencias sino las prevalencias de exposición. El estimador de la
magnitud relativa de asociación entre exposición y evento es la odds ratio
(Figura 3) .
|
|
|||
Figura 2. Análisis de un estudio de cohortes. |
Para localizar los estudios de mayor evidencia científica se han desarrollado filtros metodológicos (Search strategy for Medline (SilverPlatter)
Developed by NHS Centre for
Reviews and Dissemination at the University of York):
La estrategia
de búsqueda para estudios de etiología para Medline (SilverPlatter) desarrollada por Brian
Haynes et al, McMaster
University, Canada (12)
•#1 explode
"COHORT-STUDIES"/ all subheadings
•#2 explode "RISK"/ all subheadin•#3 ODDS
and RATIO*
•#4 RELATIVE and RISK
•#5 CASE and CONTROL*
•#6 #1 or #2 or #3 or #4 or #5
|
|
|
Figura 3.
Análisis de un estudio de caso-control. |
Un recurso de la red interesante es SUMSEARCH
(http://sumsearch.uthscsa.edu/español.htm).
Tiene incorporado en su buscador
los filtros metodológicos más frecuentes, facilitándonos la tarea a la hora de
realizar búsquedas.
Finalmente se presentan los
criterios de revisión crítica de un artículo de etiología:
•¿Se
utilizó un grupo de comparación claramente identificado con similar
distribución de los determinantes de enfermedad?
•¿Las
exposiciones y los resultados fueron medidos forma similar en ambos grupos?
•¿El
tiempo de seguimiento fue prolongado y completo?
•¿Hay
una relación temporal entre la exposición y el resultado?
•¿Hay un
gradiente dosis respuesta?.
· ¿Cuál es la fuerza de la asociación entre
exposición y enfermedad? RR u OR.
· ¿Cuál es la
precisión?. El intervalo de confianza.
Bibliografía
1.
Argimón Pallás JM, Jiménez Villa, J.
Principios generales de una investigación. En: Argimón Pallás JM, Jiménez
Villa, J. Métodos de investigación clínica y epidemiológica. Barcelona: ed
Harcourt, S.A., 1999 (2ª edición):1-11.
2.
Rebagliato M.
Investigación y metodología. El protocolo de investigación. En: Rebagliato M,
Ruiz I, Arranz M. Metodología de investigación en epidemiología. Madrid: ed
Díaz de Santos S.A.,1996:1-17.
3.
Roca Antonio J. Cómo y para qué hacer un
protocolo. Med clin (Barc)
1996;106:257-262.
4.
Hulley SB, Newman
TB, Cummings SR. Puesta en marcha: Anatomía y fisiología de
la investigación. En: Hulley SB,
Cummings SR. Diseño de la investigación clínica. Un
enfoque epidemiológico. Barcelona: ed Doyma, 1993:1-12.
5.
Argimón Pallás JM, Jiménez Villa, J.
Protocolo de investigación. En: Argimón Pallás JM, Jiménez Villa, J. Métodos de
investigación clínica y epidemiológica. Barcelona: ed Harcourt, S.A., 1999 (2ª
edición): 79-82.
6.
Stephen b. Hulley/
Steven R. Cummings. Diseño de la investigación
clínica. Un enfoque epidemiológico. Barcelona: ed. Doyma, 1993.
7.
Sackett D.L., Haynes R.B., Guyatt G.H.,
and Tugwell P. Epidemiología clínica. Ciencia básica para la medicina clínica.
Buenos aires: ed. Médica panamericana,
1994.
8.
Fletcher R.H.,
Fletcher S.W., Wagner E.H. Epidemiología clínica. Barcelona:
ed. Consulta S.A. 1989.
9. Checkoway H., Pearce N.E.,
Crawford-Brown D.J. Research methods in occupational epidemiology. New York: ed
Oxford university press, 1989.
10. Kleinbaum D.G., Kupper L.L., and Morgenstern H. Epidemiologic research.
Principles and quantitatives methods.
New York: ed Van Nostrand Reinhold, 1982.
11.
Kelsey
J.L., Thompson W.D., Evans A.S. Methods in observational epidemiology. New
York: ed Oxford university press, 1986